特应性皮炎
首都医科大学附属北京儿童医院 皮肤科
特应性皮炎(Atopic Dermatitis,简称AD)是一种慢性、复发性、炎症性皮肤病,与遗传、免疫及环境等多种因素有关,多于婴幼儿时期发病,目前尚无明确的根治性治疗手段。随着年龄的增长,其出现过敏性鼻炎、哮喘的几率明显增加。其中,重度AD患儿有50%以上出现哮喘,75%出现变应性鼻炎,这些疾病均为慢性、复发性疾病,在给患儿体质、性情和学习造成不利影响的同时,也给家庭和社会造成了巨大的精神和经济负担。
目前AD的治疗管理原则是恢复皮肤屏障和控制炎症反应,主要通过外用润肤剂和糖皮质激素制剂来实现。但是,由于人们对润肤作用的怀疑态度及外用糖皮质激素制剂的过度担心和惧怕,使AD的治疗处于严重的不规范状态,从而使其病情因主观意识因素而耽误治疗。因此,AD患儿若得到良好的治疗管理,不仅需要临床医生给予正确的治疗方法,也需要患儿及其家长正确认识AD、了解AD,与医生进行良好的沟通和配合。这就需要AD患儿家长详细了解本病的病因、发病机制、临床表现和治疗方法。
1.病因及发病机制:特应性皮炎是机体在遗传易感基因的基础上,在外界环境因素的刺激下,引起皮肤屏障功能障碍,导致炎症反应的发生。另有研究发现食物过敏在AD的发病中可能起到一定作用。但具体病因及发病机制尚不清楚。
2.临床表现: 根据不同年龄、发病部位和皮损形态学改变将特应性皮炎分为三个临床阶段,即婴儿期、儿童期和青年及成人期。这些阶段也许会互相交叉,也许会因为某一阶段疾病的自愈而分隔。
(1)婴儿期(生后-2岁):多发于出生40天以后的婴幼儿,少数可于满月内发病。皮损好发于头皮、面部、肢体伸侧及耳廓处,可表现为丘疹、丘疱疹、水疱、皲裂、渗液和结痂。至2岁时,80%左右的患儿基本痊愈,未愈者进入儿童期(图1-2)。
.jpg)
图1 婴儿期AD
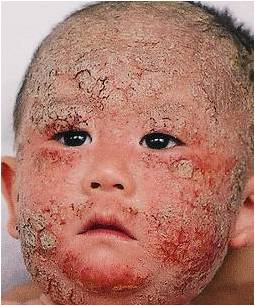
图2 婴儿期AD
(2) 儿童期(2-12岁):可由婴儿期演变而来,亦有不经过婴儿期而发病。皮损多表现为针尖大丘疹、丘疱疹和小水疱,融合成片,较干燥,被覆灰白色鳞屑,伴浸润及部分苔藓化,多发生于肘窝、腘窝和四肢伸侧(图3)。
(3) 青年及成人期(>12岁):皮损与儿童期类似。好发于肘窝、腘窝、颈前、面部、眼周及手背等处。皮疹泛发,以屈侧为重(图4)。
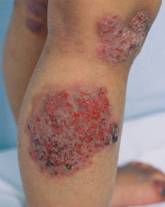
图3:儿童期AD
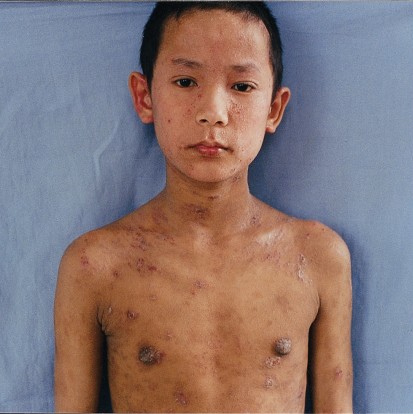
图4:青年期AD
3.治疗方案:特应性皮炎是慢性反复性疾病,控制病情需要多学科制定合理诊疗计划、患者及家庭护理人员的良好配合。其治疗主要包括三部分:首先,了解病因和刺激因素并积极采取预防措施;其次,恢复皮肤功能障碍;第三,药物治疗和物理治疗。三部分在临床治疗中相辅相成,需要根据每个患者的特点制定个体化治疗方案。
(1)了解AD病因和刺激因素并积极采取预防措施: 日常生活中需要对患儿进行合理护理,避免刺激因素,减少疾病的发作。
1)喂养方面:提倡母乳喂养。人工喂养可用牛奶、羊奶、配方奶和氨基酸制品等。添加辅食,提供以下几点建议:①辅食添加量:较同龄婴儿开始时量少、缓慢递加的方式;②辅食品种:采取逐一增加,循序渐进的方式;③辅食加工方式:充分蒸煮;④喂养工具:汤勺要大小合适,避免食物外溢刺激口周皮肤;⑤饮食规律:避免暴饮暴食。对有明确过敏的食物建议避免食用。
2)穿着方面:患儿衣物以纯棉为佳,宽松柔软为宜,衣物厚度较同龄婴儿略薄。
3)居室环境:要求凉爽、通风和清洁,建议用湿拖把和抹布清洁居室,避免屋尘、螨及动物毛等变应原的吸入。
(2)恢复皮肤功能障碍-洗澡和润肤
有的家长认为特应性皮炎是因为皮肤过湿引起的,不能沾水,否则会使病情加重。事实上这个观点是错误的。特应性皮炎本身不是由潮湿所致,但是皮肤潮湿可以使皮疹显得明显,给人一种洗澡使疾病加重的错觉。此外,AD患儿的皮肤表面有大量的渗液、鳞屑或厚痂,屏障功能降低、抵抗能力比较差,容易感染各种病原体从而引起继发损害。而适当的清洁皮肤不仅可以去除表面的鳞屑、痂皮,对感染皮肤的病原体也起到一定的清洁作用,同时还可增加皮肤的水含量,有利于缓解皮肤干燥。因此,适当的洗澡是有利无害的。
由于AD患儿皮肤与健康儿童相比,皮肤屏障功能低下,因此,洗澡时间不宜过长,同时尽量避免使用偏碱性浴液或肥皂,以免进一步刺激皮肤。
建议:每日32-38℃温水洗澡1-2次,可使用弱酸性清洁剂,5-10分钟,浴后积极使用润肤剂改善皮肤屏障功能。
(3)药物治疗:治疗目的主要使病情达到临床缓解状态,不可追求一次性痊愈。
1)局部治疗:
主要为外用糖皮质激素及钙调神经磷酸酶抑制剂控制皮肤炎症反应。其中,外用糖皮质激素制剂在AD治疗中为首选药物。事实上,大家对外用激素制剂存在畏惧和盲目拒绝心理,可以说是谈“激素色变”。分析原因主要有以下几点:1.大家对激素的认识可以说是不了解或了解不多,存在“以偏概全”,“宁可信其有不可信其无”的心理;2.AD患者对外用糖皮质激素制剂的副作用存在误解,往往把系统性糖皮质激素引起的副作用或疾病本身的病情反复都当做为外用制剂引发的;3.社会上的虚假宣传,使有些患儿家长根本不知道什么是外用激素制剂,却在盲目相信和夸大副作用。由于这一现象的存在,使患儿治疗依从性差,治疗效果不佳。这就要求,医生必须与患者进行充分的沟通,而患儿家长也应该提高对外用激素制剂的了解和认识,知道如何理性选择合理的药物治疗。
1)外用糖皮质激素制剂:轻中度AD选择弱-中效激素制剂,中重度AD选择中-强效激素制剂。在治疗过程中根据皮损恢复情况逐渐减低外用激素的浓度或降低激素的强度。在病情缓解期继续每周2次外用激素制剂控制炎症反应,同时每日应用润肤剂。
面部、颈部、腋下和腹股沟等皮肤薄嫩处应使用弱效糖皮质激素制剂。慢性顽固性皮损可使用强效激素,疗程不超过3周。
2) 钙调神经磷酸酶抑制剂:0.03%他克莫司软膏和0.1%吡美莫司乳膏,适用
于2岁以上的面颈部及外用糖皮质激素治疗效果不佳的AD患者。
3)抗生素:局部继发感染时使用。
(2) 系统治疗:适用于顽固AD患儿。可在医生的指导下选择合理的药物如,扑尔敏、西替利嗪或氯雷他定等抗组胺药;若合并大面积细菌感染或出现发热等全身症状时可选用系统抗生素抗感染治疗;而系统性糖皮质激素及免疫抑制剂则需要在医生的指导下慎重考虑和选择。
(4)物理治疗:对于顽固性AD患儿可考虑紫外线疗法:窄谱UVB(310~315nm)对本病具有较好疗效,适用于12岁以上患儿。
(5)心理咨询:在临床治疗疾病本身的同时,也需要关注疾病对患儿的心理造成的影响。对于有心理疾患的患儿,进行心理疏导是非常必要的。
总之,儿童特应性皮炎的治疗是一项复杂、长期的工作,需要患儿、患儿家长及医生之间能互相配合,形成长期的治疗管理模式,才能将患儿临床症状控制在持续缓解状态以改善患儿及整个家庭的生活质量。
下一篇: 小儿血管瘤的治疗










.jpg)







.jpg)





